Aktuelles
Virtuelle Patientenmodelle weisen auf Zellkern-zerstörendes Medikament als neue Therapie gegen kindlichen Leberkrebs hin
Neuer Hoffnungsträger bei Hepatoblastomen
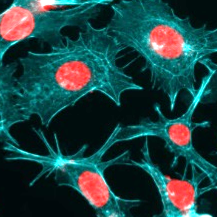
Ein bereits zugelassenes Krebsmedikament könnte dank virtueller Patientenmodelle auch aggressiven Lebertumoren bei Kindern wirksam begegnen. Forschende aus der kinderchirurgischen Klinik zeigen, wie Ceritinib Tumorzellen von innen heraus schwächt.
München, September 2025
Ein Forschungsteam um Herrn Professor Roland Kappler hat entdeckt, dass Ceritinib, ein bereits für bestimmte Formen von Lungenkrebs zugelassenes Medikament, auch zur Behandlung aggressiver kindlicher Lebertumoren eingesetzt werden könnte. Der Durchbruch gelang mithilfe sogenannter „digitaler Zwillinge“, die auf den klinischen und genetischen Daten junger Patientinnen und Patienten basieren. Mit diesen virtuellen Patienten kann vorab simuliert werden, wie verschiedene Medikamente wirken könnten, noch bevor sie ins Labor gehen. In den Simulationen schnitt Ceritinib als besonders vielversprechend ab. Labortests an Zellkulturen und Untersuchungen an Mäusen mit Patienten-abgeleiteten Tumoren bestätigten die Vorhersage: Ceritinib verlangsamte das Tumorwachstum, schädigte gezielt die Zellkerne der Krebszellen und leitete deren Absterben ein. „Das Spannende ist, dass Ceritinib auf völlig unerwartete Weise wirkt - indem es die Struktur zerstört, die den Zellkern der Krebszellen schützt“, erklärt Dr. Salih Demir, der die experimentellen Arbeiten durchführte. „Dadurch wird der Tumor von innen geschwächt und angreifbar.“ Für Kinder mit Hochrisiko-Lebertumoren gibt es bislang nur sehr begrenzte Behandlungsmöglichkeiten, und die Überlebenschancen sind oft gering. Die Studie zeigt, wie virtuelle Patientenmodelle die Entwicklung neuer Therapien beschleunigen können und Hoffnung auf schnelleren Zugang zu lebensrettenden Behandlungen geben.
Bahnbrechende Therapie gibt jungen Krebspatienten Hoffnung
Histon-Deacetylase-Hemmer gegen metastasierte Hepatoblastome

Revolutionäre Behandlungsstrategie kombiniert etablierte Chemotherapie mit zielgerichtetem Medikament, um die Beseitigung von Lungenmetastasen zu verbessern.
München, November 2024
Die Klinik für Kinderchirurgie, ein führendes Zentrum für innovative Gesundheitslösungen, freut sich, eine wegweisende Neuerung in der Behandlung des metastasierten Hepatoblastoms vorzustellen - einer seltenen, jedoch aggressiven Form von Leberkrebs bei Kindern. Mithilfe modernster präklinischer Forschung wurde ein neuer Therapieansatz entwickelt, der vielversprechende Verbesserungen für Patienten bietet, deren Krankheitsverlauf durch Lungenmetastasen kompliziert wird. „Patienten mit metastasiertem Hepatoblastom sind derzeit auf stark belastende Erstlinien-Chemotherapien in Kombination mit operativen Eingriffen angewiesen. Doch die oft unzureichende Wirkung dieser Therapien auf Lungenmetastasen stellt eine erhebliche Herausforderung für den Behandlungserfolg dar“, so Herr Professor Roland Kappler, Leiter der Studie. Um diesem dringenden medizinischen Bedarf gerecht zu werden, hat seine Forschungsgruppe eine innovative Behandlungsstrategie entwickelt und validiert, die gezielt auf eine effektivere Eliminierung von Lungenmetastasen ausgerichtet ist. „Mit einer von uns neu etablierten Testplattform, basierend auf Patienten-abgeleiteten Tumormodellen, sowie einer Reihe von in-vitro- und in-vivo-Tests, konnten wir gezielt das vielversprechendste Medikament für das metastasierte Hepatoblastom identifizieren“, erklärt Dr. Salih Demir, der die experimentellen Arbeiten leitete. Diese Forschung führte zur Entdeckung des Histon-Deacetylase-Inhibitors Panobinostat, der in Kombination mit dem aktuellen SIOPEL-4-Chemotherapieprotokoll bereits in niedrigen Dosierungen eine außergewöhnliche Wirksamkeit zeigte. Besonders in dreidimensionalen Modellen von Lungenmetastasen führte die Behandlung mit Panobinostat zu einer vollständigen und selektiven Eliminierung der Tumorzellen. Die Simulation einer klinischen Studie unter Laborbedingungen bestätigte das enorme Potenzial dieses therapeutischen Ansatzes. „Unsere Ergebnisse markieren einen bedeutenden Fortschritt in der pädiatrischen Onkologie und geben jungen Krebspatienten und ihren Familien neue Hoffnung“, betont Professor Kappler. Eine europaweite klinische Therapieoptimierungsstudie befindet sich derzeit in Vorbereitung. Dieses wegweisende Projekt unterstreicht das Engagement der Klinik für Kinderchirurgie, innovative und wirkungsvolle Lösungen für schwer behandelbare Erkrankungen zu entwickeln und die Lebensqualität betroffener Kinder nachhaltig zu verbessern.
Forschungsprojekt der Kinderchirurgie erhält Förderung durch die European Science Foundation
BT4ChildLC

Unter diesem Akronym läuft in den nächsten drei Jahren ein Forschungsprojekt zur Identifizierung prädiktiver Biomarker und neuartiger biologisch orientierter Therapien für Leberkrebspatienten im Kindesalter.
München, April 2023
„Wir sind überaus glücklich, dass unsere langjährigen Forschungsanstrengungen im Rahmen der internationalen Therapieoptimierungsstudie PHITT nun durch eine Förderung im Fight Kids Cancer Programm der European Science Foundation belohnt werden“, so Herr Professor Roland Kappler aus der Kinderchirurgischen Klinik, der von deutscher Seite aus an diesem Forschungsverbund beteiligt ist. Das Projekt hat eine Laufzeit von drei Jahren und bündelt die Expertise von fünf Forschungsgruppen aus München, Utrecht, Barcelona, Nottingham und Padua, die sich der Erforschung kindlicher Lebertumoren verschrieben haben. Innerhalb dieses Forschungsverbundes soll zunächst ein neuartiges Risikostratifizierungssystem für Hepatoblastompatienten definiert werden, das sowohl klinische als auch molekulare Merkmale kombiniert, und mit dem zukünftig eine verbesserte Abschätzung der Prognose ermöglicht werden soll. Ein weiteres Ziel ist die Identifizierung neuer therapeutischer Ansätze, die durch die bioinformatische Analyse genomweiter Datensätze über Genmutationen und Genaktivitäten erarbeitet werden sollen. Das Team um Herrn Professor Roland Kappler stellt dabei seine Medikamenten-Testplattform zur Verfügung, auf der in Hochdurchsatzverfahren neue Therapieansätze an einem repräsentativen Kollektiv Patienten-abgeleiteter Zellkulturen untersucht werden können. „Letztendlich wollen wir den Weg für eine biologisch orientierte Präzisionsmedizin bei pädiatrischen Lebertumoren ebnen, indem wir prädiktive Biomarker und wirksame Medikamente anbieten, um aktuelle Therapiestrategien zu verbessern und so das Überleben und die Lebensqualität dieser Kinder positiv zu beeinflussen“, erläutert Professor Roland Kappler.
Neuer Therapieansatz zur Behandlung von kindlichen Lebertumoren
Translationale Forschung

Das Team um Professor Roland Kappler veröffentlicht präklinische Studie über den Einsatz eines Medikaments gegen Wurmbefall zur Therapie Chemotherapie-resistenter Lebertumoren.
München, August 2022
Hepatoblastom-Patienten, deren Tumoren nicht auf eine präoperative Chemotherapie ansprechen und deshalb häufig nicht erfolgreich operiert werden können, haben oftmals eine schlechte Prognose. Die Entwicklung neuer Wirkstoffe und therapeutischer Optionen für diese Patienten ist daher von größter Bedeutung. „Die Umnutzung von Medikamenten mit bekannten Wirk- und Sicherheitsprofilen, die zuvor für andere Erkrankungen zugelassen wurden, ist eine vielversprechende Strategie, um die Kosten und den Zeitaufwand für die Entwicklung neuer Krebsmedikamente zu reduzieren“, so Professor Roland Kappler, Leiter dieser Forschungsarbeit. Sein Team konnte aus der vergleichenden Analyse von Genexpressionsdaten Chemotherapie-resistenter und auf Chemotherapie ansprechender Tumoren mithilfe einer speziellen Software zur Medikamentenvorhersage einen Wirkstoff identifizierten, der normalerweise zur Behandlung bei parasitärem Wurmbefall eingesetzt wird. Frau Qian Li, Erstautorin dieser wissenschaftlichen Veröffentlichung, führt aus, dass „wir in verschiedenen Zellkulturmodellen des Hepatoblastoms nicht nur die Wirksamkeit dieses Medikaments namens Mebendazol nachweisen, sondern auch die zellulären und molekularen Folgen der Behandlung identifizieren konnten.“ So führt die Gabe von Mebendazol zur Hemmung der Tumorzellteilung und der Aktivierung des programmierten Zelltods durch die Herabregulierung von Genen, die am sogenannten „Unwindosom“ beteiligt sind. Dieser Proteinkomplex ist für das Entwinden der doppelsträngigen DNA während ihrer Vervielfältigung verantwortlich. Interessanterweise war die Aktivität der entsprechenden Gene bei Tumoren, die nicht auf eine Chemotherapie ansprachen, oder bei Patienten mit geringerer Überlebenswahrscheinlichkeit, stark erhöht. Ein wichtiger Schritt in Richtung klinischem Einsatz von Mebendazol bei Hepatoblastom-Patienten stellt der Nachweis der Wirksamkeit des Medikaments in von Patienten abgeleiteten Xenograft-Modellen dar, bei gleichzeitig geringem Nebenwirkungsprofil. „Zusammenfassend beschreiben unsere Ergebnisse die erfolgreiche Umnutzung von Mebendazol als neue Behandlungsoption für Chemotherapie-resistente Hepatoblastome“, schließt Professor Roland Kappler.
Großzügige Spende für onkologische Forschung
Gutes tun und sinnvoll helfen

Diesem Motto hat sich der Verein Gänseblümchen-Voerde verschrieben. Der ehrenamtlich tätige Verein unterstützt auch in diesem Jahr die onkologische Forschung an der Kinderchirurgischen Klinik mit 20.000 Euro.
München, Juli 2022
Der ehrenamtlich tätige Verein Gänseblümchen-Voerde unterstützt seit seiner Gründung im Jahre 2007 den Alltag auf onkologischen Kinderstationen durch materielle Anschaffungen, Kostenübernahmen von Hilfsmitteln und fachspezifische Angebote wie pädagogisches Reiten, Bastelstunden und Erholungsfahrten. Darüber hinaus finanziert der Verein auch Forschungsinitiativen, die sich mit der Verbesserung von Diagnose- und Therapiemöglichkeiten bei Kindern mit Krebserkrankungen beschäftigen. Im Juli dieses Jahres überreichte der Vorsitzende des Vereins Herr Tobias Modrzejewski einen Scheck in Höhe von 20.000 Euro an Herrn Professor Roland Kappler für die onkologische Forschung an der Kinderchirurgischen Klinik. „Das Geld wollen wir für die Erforschung von sogenannten Biomarkern einsetzen, also messbaren biologischen Eigenschaften, die es erlauben, eine Abschätzung des Gefährdungspotentials von Tumorpatienten vorzunehmen“, so Kappler. Eine besonders geeignete biologische Messgröße stellt dabei die in Tumoren häufig nachzuweisende fehlerhafte DNA-Methylierung dar, die zur Stilllegung von sogenannten Tumorsuppressorgenen führen kann. Die Untersuchung solcher Veränderungen würde eine ganz neue Herangehensweise auf dem Weg hin zu einer individuellen Therapie ermöglichen, die auf dem persönlichen molekularen Profil der Patienten basiert. Zusammen mit Frau Professor Irene Schmid, Leiterin des nationalen Registers für Lebertumoren bei Kindern, sollen in den nächsten Jahren anhand eines großen Patientenkollektivs verschiedene Biomarker auf deren klinische Relevanz überprüft werden.

Europäisches Programm zur Förderung des wissenschaftlichen Nachwuchses
VAGABOND – Validation of actionable genomic aberrations in a paediatric oncology network for doctorate students.

Europäische Union finanziert im Rahmen des Marie Sklodowska-Curie Programms 15 Doktoranden in einem innovativen Trainingsnetzwerk zum Thema „Validierung neuer therapeutischer Interventionen bei pädiatrischen Krebserkrankungen“.
München, Mai 2020
Unter der Leitung des Prinzessin Maxima Zentrums für Pädiatrische Onkologie in Utrecht haben sich 12 akademische und 6 industrielle Partner aus acht europäischen Ländern vereint, um über die nächsten vier Jahre ein multidisziplinäres Ausbildungsprogramm für den wissenschaftlichen Nachwuchs in Europa durchzuführen. Die 15 geförderten Doktorandenprojekte fokussieren dabei auf die Erforschung der molekularen, epigenetischen und immunologischen Veränderungen bei verschiedenen Krebsarten im Kindesalter. Das Konsortium hat sich zum Ziel gesetzt, die internationale Ausbildung zu fördern und den multidisziplinären Erfahrungsaustausch bei der vorklinischen Medikamentenentwicklung zu stimulieren. Die Kinderchirurgische Klinik des Dr. von Haunerschen Kinderspitals ist in diesem Ausbildungsprogramm mit einem Projekt über Mutationen im ATRX-Gen beim Hepatoblastom und der Entwicklung neuer darauf abzielender Therapien vertreten. Der Betreuer des Münchener Doktorandenprojekts Professor Roland Kappler: „Das Marie Sklodowska-Curie Programm bietet uns eine einzigartige Chance zur Ausbildung einer neuen Generation international vernetzter Forscher, die auf die Ressourcen und Expertise renommierter Universitäten und innovativer Firmen in Europa zurückgreifen kann und durch die Rotation durch führende Forschungslabors zukünftigen Herausforderungen in der Entwicklung individualisierter Therapien in der Pädiatrischen Onkologie gewachsen ist.“
Europäisches Projekt zur Bekämpfung von Kinderkrebs
iPC – individualized Paediatric Cure.

Europäische Union finanziert im Rahmen des Rahmenprogramms für Forschung und Innovation „Horizon 2020“ großes Forschungsprojekt zur Anwendung künstlicher Intelligenz bei der personalisierten Behandlung krebskranker Kinder.
München, Januar 2019
Unter der wissenschaftlichen Leitung von IBM Zürich und der Koordination von TECHNIKON haben sich 21 Partner aus elf verschiedenen Ländern (Österreich, Belgien, Schweiz, Deutschland, Spanien, Frankreich, Italien, Niederlande, Slowenien, USA und Australien) zusammengefunden, um über die nächsten vier Jahre aus genomischen Sequenzierungsdaten und Patientendaten mittels computergestützter Lernmodelle potenzielle Therapien für Krebserkrankungen im Kindesalter zu modellieren. Durch den Einsatz von Supercomputing, maschinellem Lernen und mechanistischen Modellen sollen Ärzten Werkzeuge zur Verfügung gestellt werden, um individuelle Behandlungspläne für krebskranke Kinder zu erstellen. Diese Behandlungspläne werden von den Wissenschaftlern vorab im Computer an virtuellen Patienten getestet, um die Wirksamkeit und Toxizität der Behandlung zu bewerten und so zukünftig das Überleben der Patienten und ihre Lebensqualität zu verbessern. Die Kinderchirurgische Klinik des Dr. von Haunerschen Kinderspitals ist in diesem Forschungsverbund mit einem Projekt über Lebertumoren im Kindesalter vertreten. Der Projektleiter Professor Roland Kappler führt aus, dass "die groß angelegte in silico Erprobung unterschiedlichster Behandlungsmodelle im Computer Kliniker zukünftig in die Lage versetzen wird, spezifische Behandlungsoptionen und -kombinationen für jeden Patienten innerhalb einer cloud-basierten Anwendung abzufragen“. Während die allgegenwärtige Komplexität von Krebs unsere wissenschaftliche Gemeinschaft weiterhin vor große Herausforderungen stellt, ist es ermutigend, dass europäische Projekte wie iPC neueste Technologien und klügste Köpfe einsetzen, um Lösungen für eine bessere Versorgung und Behandlung krebskranker Kinder zu finden.
Detaillierte molekulare Karte von Tumoren des Kindesalters publiziert
Was uns die Gene verraten.

Umfassende molekulargenetische Studie über das Erbgut von 24 Krebsarten bei Kindern in dem renommierten Wissenschaftsmagazin Nature erschienen.
München, Februar 2018
Eine unter der Federführung des "Hopp Kinderkrebszentrum Heidelberg (KiTZ)" durchgeführte Studie zeigt erstmals, dass pädiatrische Krebspatienten keine kleinen Erwachsenen sind und ihre Krankheit nicht so behandelt werden sollte, als ob dies der Fall wäre. Unter Verwendung eines neuen Verfahrens zur Entschlüsselung des gesamten Erbguts des Menschen, das man als Next Generation Sequencing bezeichnet, wurden in dieser Studie 961 Tumoren aus 24 verschiedenen Krebsarten des Kindesalters systematisch auf genetische Veränderungen analysiert. Die Kinderchirurgische Klinik des Dr. von Haunerschen Kinderspitals war mit dem Hepatoblastom, dem häufigsten Lebertumor im Kindesalter, vertreten. Zeitgleich wurde eine vergleichbare Studie an 1699 US-amerikanischen Patienten aus 6 verschiedenen Krebsarten des Kindesalters ebenfalls in Nature veröffentlicht. In ca. der Hälfte aller Krebsfälle fanden die Studien genetische Veränderungen, die als Angriffspunkte für neuartige Krebsmedikamente dienen können und damit die Möglichkeit zur Entwicklung neuer Therapieansätze eröffnen. Die Daten aus beiden Studien sind im St. Jude PeCan Portal (https://pecan.stjude.org/home) verfügbar und stellen eine wertvolle Quelle für die pädiatrische Onkologieforschung dar. Forscher auf der ganzen Welt können so Mutationsdaten aus beiden pädiatrischen Krebsstudien verwenden, um zukünftig die Heilungsraten junger Krebspatienten zu verbessern.
"Bessere Behandlungen und sensitivere diagnostische Tests erfordern ein Verständnis der Biologie, die Krebserkrankungen des Kindesalters antreibt", so Professor Roland Kappler, der für die Daten der Lebertumoren des Kindesalters verantwortlich war und auch Koautor der deutschen Studie ist. Das Hepatoblastom gehört zu den am wenigsten verstandenen Krebsarten und steht mit nur 3 somatischen Mutationen pro Tumor am unteren Ende der Liste aller Krebserkrankungen. Die Studie macht klar, dass dieser Tumor meist nur durch eine einzige Mutation verursacht wird, nämlich die des CTNNB1 Gens, was in etwa Dreiviertel aller Fälle vorkommt. Professor Kappler führt aus, „dass der molekulargenetische Nachweis von CTNNB1 Mutationen deshalb bei jedem Hepatoblastompatienten durchgeführt werden soll. Denn bei Nichtbestätigung könnte nämlich in seltenen Fällen eine familiäre Krebsprädisposition vorliegen, verursacht durch eine Mutation im APC-Gen, die dann mit einer gezielten Familienanamnese erhärtet und in weiterführenden molekulargenetischen Untersuchungen in den Händen eines Humangenetikers bestätigt werden könnte.“
Literatur:
Neue Risiko-angepasste Stratifizierung von Hepatoblastomen
Children’s Hepatic tumor International Collaboration (CHIC)

Eine internationale Forschergruppe um die Münchener Kinderchirurgin Dr. Beate Häberle veröffentlicht neuartiges Klassifizierungssystem für Patienten mit einem Hepatoblastom.
München, November 2016
Die Verwendung unterschiedlicher Klassifizierungssysteme in den Ländern der entwickelten Welt für das bei Kindern und Jugendlichen auftretende Hepatoblastom erschwerte bislang die Erforschung von Risikofaktoren und somit die Entwicklung risikoadaptierter Therapieverfahren. Zwar konnten in den Studien der Deutschen Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH), der Japanischen Studiengruppe für Pädiatrische Lebertumoren (JPLT), der nordamerikanischen Children’s Oncology Group (COG), sowie der internationalen Childhood Liver Tumours Strategy Group (SIOPEL) in den vergangenen 20 Jahren verschiedene Risikofaktoren identifiziert werden, jedoch konnte der genaue Einfluss dieser auf das Überleben der Patienten bislang aufgrund geringer Fallzahlen in den einzelnen Studien nicht genau beziffert werden. Basierend auf den Daten aus acht prospektiven randomisierten Studien aus Deutschland, Japan, den USA und Europa hat nun ein Team um die Münchener Kinderchirurgin Doktor Beate Häberle ein neues Klassifizierungssystem für Hepatoblastom-Patienten aufgestellt, das auf der geschickten Kombination verschiedener Risikofaktoren beruht. Anhand von klinischen Verlaufsdaten von 1605 Patienten, dem größten Kollektiv an Hepatoblastom-Patienten weltweit, wurden klinische Parameter wie Alter der Patienten und Alphafetoprotein im Serum, die Größe des Tumors in der Bildgebung, das Vorhandensein einer Gefäßinfiltration des Tumors oder Fernabsiedlungen mit dem Überleben korreliert, um eine Aussage über die Validität dieser Faktoren in Bezug auf eine Risikoabschätzung treffen zu können. „Unsere fast 10 Jahre währende Arbeit stellt einen bedeutenden Meilenstein zur Implementierung eines weltweit einheitlichen Stratifizierungssystems dar, mit dem nun Hepatoblastom-Patienten ihrem Risiko entsprechend in vier Gruppen eingeteilt werden können und das zukünftig die Grundlage der internationalen Therapieoptimierungsstudie bilden wird“, so Häberle. Nur durch die gemeinsame Anstrengung der internationalen Partner dieses Forschungsverbundes, der sich unter dem Namen „Children's Hepatic tumors International Collaboration (CHIC)“ versammelt hat, wurde die Durchführung einer weltweiten klinischen Studie dieses sehr seltenen pädiatrischen Tumors möglich.
Literatur:
Meyers R.L., Maibach R., Hiyama E., Häberle B., Krailo M., Rangaswami A., Aronson D.C., Malogolowkin M.H., Perilongo G., von Schweinitz D., Ansari M., Lopez-Terrada D., Tanaka Y., Alaggio R., Leuschner I., Hishiki T., Schmid I., Watanabe K., Yoshimura K., Feng Y., Rinaldi E., Saraceno D., Derosa M., Czauderna P. (2017) Risk-stratified staging in paediatric hepatoblastoma: a unified analysis from the Children's Hepatic tumors International Collaboration.
EU finanziert Münchener Lebertumorforschung
ChiLTERN - Children’s Liver Tumour European Research Network

Europäisches Netzwerk zur Erforschung von Lebertumoren des Kindesalters erhält Finanzierung im Rahmen des EU-Rahmenprogramms für Forschung und Innovation „Horizon 2020“.
München, November 2015
Das Münchener Team um Herr Professor Dietrich von Schweinitz (Direktor der Kinderchirurgischen Klinik) hat im Verbund mit seinen Partnern aus England, Italien, Spanien, Frankreich, Polen, Belgien, Tschechien, Irland, Schweden und Norwegen eine Zusage der Europäischen Union zur Finanzierung des europäischen Netzwerks zur Erforschung von Lebertumoren des Kindesalters bekommen. Im Rahmen dieses Verbundprojektes sollen in den nächsten fünf Jahren die internationale Therapiestudie als auch die studienbegleitende Forschung finanziert werden. „Dies ist ein großer Schritt für uns in Richtung einer international einheitlichen und risikoangepassten Therapie von Lebertumorpatienten und belohnt unsere jahrelangen Bemühungen im nationalen und internationalen Umfeld“, so von Schweinitz. Die Münchener Kinderchirurgin Frau Dr. Beate Häberle ist als Koordinatorin der Risikostratifizierung von Lebertumorpatienten über klinische Parameter ebenfalls an ChiLTERN beteiligt. Neben diesen therapierelevanten Teilen zielt das Netzwerk des Weiteren auf die Minimierung toxischer Nebenwirkungen der Chemotherapie, die Etablierung einer Bildgebungstechnologie zur besseren Planung von Leberoperationen, den Aufbau einer Tumorgewebebank, als auch der systematischen Analyse des gesamten Erbgutes von besonders bösartigen Lebertumoren ab. Für den Tumorbiologen Professor Roland Kappler ist insbesondere die Identifizierung Prognose-relevanter Genveränderungen in Tumoren von Hochrisikopatienten mit Fernabsiedelungen und Gefäßinvasionen von großer Bedeutung. Er führt aus, „dass wir aus der Verknüpfung der klinischen und genetischen Daten aus dem europäischen Verbund in der einmaligen Lage sein werden, die Grundlagen für eine auf Biomarkern basierende und risikoangepasste Therapie schaffen zu können.“
Medikament gegen Übelkeit und Erbrechen wirksam bei Lebertumoren
Translationale Forschung

Ein Team um den Kinderchirurgen PD Dr. Michael Berger veröffentlicht Forschungsstudien zur Wirksamkeit des Antiemetikums Aprepitant bei Lebertumoren des Kindesalters.
München, Oktober 2015
Drei aktuelle Studien weisen darauf hin, dass das zur Verhütung von Übelkeit und Erbrechen nach Chemotherapie zugelassene Medikament Aprepitant in hohen Dosen auch zur Behandlung des Hepatoblastoms, dem häufigsten Lebertumor des Kindesalters eingesetzt werden kann. „Das zumindest zeigen unsere Ergebnisse an Zellkulturen und auch an tumortragenden Mäusen“, so Privatdozent Berger. Hintergrund dieser Studien ist die Tatsache, dass die Prognose von Kindern mit Hepatoblastom immer dann äußerst ungünstig ist, wenn eine komplette chirurgische Resektion des Tumors nicht möglich ist. Dies ist vor allem dadurch bedingt, dass diese Tumoren eine ausgeprägte Resistenz gegenüber Chemotherapeutika entwickeln und somit nicht ausreichend für eine erfolgreiche Operation verkleinert werden können. Privatdozent Berger führt aus, „dass wir hier erstmals einen völlig neuartigen Ansatz für eine Antitumorstrategie gegen solide kindliche Tumore präsentieren.“ So konnte gezeigt werden, dass eine gezielte Blockierung des Neurokinin-1-Rezeptors durch Aprepitant zu einer Inhibierung des Tumorwachstums und einer Induktion des programmierten Zelltodes von Hepatoblastomen führt, und dies nicht nur in Zellkulturexperimenten, sondern auch in Therapieversuchen an Mäusen mit einem Hepatoblastom. Entsprechend geht Professor Kappler, Leiter des hiesigen Forschungslabors und Mitautor der Studien davon aus, „dass alle Tumore, die den Neurokinin-1-Rezeptor vermehrt bilden, für diesen Ansatz zugänglich sein müssten“. Interessanterweise zeigen die meisten Hepatoblastome, unabhängig von Stadium, Histologie, Größe oder dem Vorhandensein einer Gefäßinvasion oder Metastase eine Überproduktion dieses Rezeptors. „Mit unserer neuesten Studie konnten wir eindrucksvoll dokumentieren, dass die Wirkung von Aprepitant zu einem Großteil über eine Inhibierung des Wnt-Signalweges zu laufen scheint“ so Privatdozent Berger. „Dies würde auch die hohe Wirksamkeit über alle klinischen Subgruppen des Hepatoblastoms hinweg erklären, denen Mutationen des Gens Beta-Catenin und somit ein dauerhaft aktivierter Wnt-Signalweg gemeinsam sind“, erläutert Professor Kappler. Zusammenfassend lassen die publizierten Studien erwarten, dass dieser völlig neuartige Ansatz zur Behandlung von Kindern mit Hepatoblastomen und darüber hinaus anderer Neurokinin-1-Rezeptor tragender Tumoren eingesetzt werden kann. „Unsere ersten erfolgreichen Studien an Zellkulturen von Osteosarkomen und Kolonkarzinomen deuten zumindest darauf hin“, schließt Privatdozent Berger.
Literatur:
Ilmer M., Garnier A., Vykoukal J., Alt E., von Schweinitz D., Kappler R., Berger M. (2015) Targeting the neurokinin-1 receptor compromises canonical Wnt signaling in hepatoblastoma.
Berger M., Neth O., Ilmer M., Garnier A., Salinas-Martín M.V., de Agustín Asencio J.C., von Schweinitz D., Kappler R., Muñoz M. (2014) Hepatoblastoma cells express truncated neurokinin-1 receptor and can be growth inhibited by aprepitant in vitro and in vivo.
Garnier A., Ilmer M., Becker K., Häberle B., von Schweintz D., Kappler R., Berger M. (2015) The truncated neurokinin-1 receptor is a ubiquitous anti-tumor target in Hepatoblastoma and independent from tumor biology and stage.
Garnier A., Vykoukal J., Hubertus J., Alt E., von Schweinitz D., Kappler R., Berger M., Ilmer M. (2015) Targeting the neurokinin-1 receptor inhibits growth of human colon cancer cells.
Muñoz M., Berger M., Rosso M., Gonzalez-Ortega A., Carranza A., Coveñas R. (2014) Antitumor activity of neurokinin-1 receptor antagonists in MG-63 human osteosarcoma xenografts.
Garnier A., Ilmer M., Kappler R., Berger M. (2016) Therapeutic Innovations for Targeting Hepatoblastoma.
Erfolgreiche Behandlung von Hämangiomen
Multizentrische Therapiestudie

Internationale Studie zur Wirksamkeit von Propranolol bei der Behandlung von Hämangiomen des Kindesalters im New England Journal of Medicine erschienen.
München, Februar 2015
Ein internationales Team mit den vier deutschen Partnerkliniken in Hamburg, Kiel, Freiburg und München hat kürzlich die Ergebnisse einer klinischen Studie über die Wirksamkeit von Propranolol zur Behandlung von Patienten mit infantilem Hämangiom in der renommierten Fachzeitschrift New England Journal of Medicine veröffentlicht. Infantile Hämangiome oder auch Blutschwämmchen genannt sind gutartige Gefäßtumoren im Neugeborenen- und Säuglingsalter und gehören zu den häufigsten Tumoren dieser Altersgruppe. Obgleich sich viele dieser gutartigen Geschwulste spontan zurückbilden können, führen einige zu schwerwiegenden funktionellen und ästhetischen Beeinträchtigungen. Der Einsatz des Betablockers Propranolol zur Behandlung von Hämangiomen basiert auf einer Zufallsbeobachtung im Universitätsklinikum Bordeaux aus dem Jahre 2007, bei dem ein Säugling mit Hämangiom aufgrund einer Erkrankung des Herzmuskels mit Propranolol behandelt wurde und darunter eine rasante Regression des Tumors zeigte. Innerhalb weniger Jahre avancierte diese Behandlung zur Therapie der Wahl für komplexe infantile Hämangiome, jedoch stand eine randomisierte kontrollierte Studie und damit verbundene wissenschaftlich fundierte Wirksamkeits- und Verträglichkeitsprüfung noch aus. Unter Federführung des Kinderchirurgen Professor Rainer Grantzow konnten in den letzten 4 Jahren 7 junge Patienten mit infantilem Hämangiom aus der plastischen Sprechstunde unserer Klinik für die Teilnahme an einer weltweit durchgeführten Studie gewonnen werden. Insgesamt wurden in dieser randomisierten Phase 2-3 Studie 456 Kinder mit Propranolol oder einem Scheinmedikament (Placebo) behandelt. „Bei 60% der mit Propranolol behandelten Patienten zeigte sich innerhalb von 24 Wochen ein deutlicher Rückgang der Hämangiome, im Vergleich zu nur 4% der Kontrollgruppe“, so Grantzow. Die derzeit empfohlene Behandlung sieht die tägliche Gabe von 2 mg/kg Körpergewicht Propranolol über einen Zeitraum von 6 Monaten vor. Den genauen Wirkmechanismus von Propranolol kennt man bislang nicht, jedoch wird neben einer Verringerung der Durchblutung des Tumors unter Medikamentengabe auch eine Reduzierung der Gefäßneubildung angenommen. In den Forschungslaboren unserer Klinik soll dies nun wissenschaftlich weiter verfolgt werden, indem die molekularen Ursachen des Proliferations- und Regressionsverhaltens von Hämangiomen durch den Einsatz moderner Analyseverfahren untersucht werden. Die Europäische Arzneimittel-Agentur (EMA) hat bereits eine EU-Zulassung für Hemangeol® (Arzneimittelname) nach der Paediatric-Use Marketing Authorization (PUMA) erteilt, die einen 10-jährigen Vermarktungsschutz für bereits zugelassene Medikamente garantiert, wenn sie speziell bei Kindern eingesetzt werden.
Literatur:
Léauté-Labrèze C., Hoeger P., Mazereeuw-Hautier J., Guibaud L., Baselga E., Posiunas G., Phillips R.J., Caceres H., Lopez Gutierrez J.C., Ballona R., Friedlander S.F., Powell J., Perek D., Metz B., Barbarot S., Maruani A., Szalai Z.Z., Krol A., Boccara O., Foelster-Holst R., Febrer Bosch M.I., Su J., Buckova H., Torrelo A., Cambazard F., Grantzow R., Wargon O., Wyrzykowski D., Roessler J., Bernabeu-Wittel J., Valencia A.M., Przewratil P., Glick S., Pope E., Birchall N., Benjamin L., Mancini A.J., Vabres P., Souteyrand P., Frieden I.J., Berul C.I., Mehta C.R., Prey S., Boralevi F., Morgan C.C., Heritier S., Delarue A., Voisard J.J. (2015) A randomized, controlled trial of oral propranolol in infantile hemangioma.
EU finanziert Münchener Lebertumorforschung
ChiLTERN - Children’s Liver Tumour European Research Network

Europäisches Netzwerk zur Erforschung von Lebertumoren des Kindesalters erhält Finanzierung im Rahmen des EU-Rahmenprogramms für Forschung und Innovation „Horizon 2020“.
München, November 2015
Das Münchener Team um Herr Professor Dietrich von Schweinitz (Direktor der Kinderchirurgischen Klinik) hat im Verbund mit seinen Partnern aus England, Italien, Spanien, Frankreich, Polen, Belgien, Tschechien, Irland, Schweden und Norwegen eine Zusage der Europäischen Union zur Finanzierung des europäischen Netzwerks zur Erforschung von Lebertumoren des Kindesalters bekommen. Im Rahmen dieses Verbundprojektes sollen in den nächsten fünf Jahren die internationale Therapiestudie als auch die studienbegleitende Forschung finanziert werden. „Dies ist ein großer Schritt für uns in Richtung einer international einheitlichen und risikoangepassten Therapie von Lebertumorpatienten und belohnt unsere jahrelangen Bemühungen im nationalen und internationalen Umfeld“, so von Schweinitz. Die Münchener Kinderchirurgin Frau Dr. Beate Häberle ist als Koordinatorin der Risikostratifizierung von Lebertumorpatienten über klinische Parameter ebenfalls an ChiLTERN beteiligt. Neben diesen therapierelevanten Teilen zielt das Netzwerk des Weiteren auf die Minimierung toxischer Nebenwirkungen der Chemotherapie, die Etablierung einer Bildgebungstechnologie zur besseren Planung von Leberoperationen, den Aufbau einer Tumorgewebebank, als auch der systematischen Analyse des gesamten Erbgutes von besonders bösartigen Lebertumoren ab. Für den Tumorbiologen Professor Roland Kappler ist insbesondere die Identifizierung Prognose-relevanter Genveränderungen in Tumoren von Hochrisikopatienten mit Fernabsiedelungen und Gefäßinvasionen von großer Bedeutung. Er führt aus, „dass wir aus der Verknüpfung der klinischen und genetischen Daten aus dem europäischen Verbund in der einmaligen Lage sein werden, die Grundlagen für eine auf Biomarkern basierende und risikoangepasste Therapie schaffen zu können.“
Entschlüsselung des Erbguts von Hepatoblastomen
Meilenstein auf dem Weg zur personalisierten Medizin

Weltweit erste Studie über das Erbgut von Lebertumoren des Kindesalters identifiziert spezifische genetische Veränderung, die als Zielstruktur für neue Krebstherapie dienen könnte.
München, August 2014
Im Rahmen des Deutschen Konsortiums für Translationale Krebsforschung (DKTK) hat ein Team um den Tumorbiologen Professor Roland Kappler nun die systematische Analyse des Hepatoblastoms, dem häufigsten Lebertumor des Kindesalters, veröffentlicht. Durch den Einsatz des sogenannten exome sequencing und ausgedehnter bioinformatischer Analysemethoden konnte das gesamte Erbgut der Tumoren auf Veränderungen der Gene und Chromosomen untersucht werden. „Im Gegensatz zu Krebserkrankungen bei Erwachsenen zeigen Tumoren des Kindesalters nur wenige Mutationen und chromosomale Imbalancen, was sich auch für das Hepatoblastom bestätigt hat, das mit durchschnittlich nur 3 Veränderungen pro Tumor am unteren Ende der Liste aller Krebserkrankungen steht“, so Kappler. Trotz dieser geringen Mutationsrate entdeckten die an der Studie beteiligten Forscherinnen und Forscher drei Veränderungen, die wiederkehrend in den Tumoren auftraten. So zeigten sich in 72,5% aller Fälle Mutationen in dem bereits bekannten Onkogen ß-Catenin, 9,8% der Patienten trugen eine Mutation im NFE2L2 Gen, und in 3,9% aller Tumoren fand sich eine Mutation im Promoterbereich des TERT Gens. Durch die Mutationen im NFE2L2 Gen kommt es zu einer minimalen Veränderung des Proteins, was zu einer Stabilisierung desselben führt und die Tumorzellen unempfindlicher gegenüber einer Chemotherapie machen kann. Interessanterweise zeigte sich bei der Untersuchung der klinischen Merkmale der Tumorpatienten eine signifikante Anhäufung der NFE2L2 Aktivität in Fällen mit Fernabsiedlungen in der Lunge, Einbruch des Tumors in große Blutgefäße und schlechter Prognose. „Diese Ergebnisse geben uns nicht nur einen tiefen Einblick in die Entstehung und den Verlauf von pädiatrischen Lebertumoren, sondern erlauben uns zukünftig die Identifizierung von Hochrisikopatienten, die aufgrund ihrer genetischen Ausstattung einer individualisierten und auf die entsprechenden Faktoren abzielenden Therapie bedürfen“, zeigt sich Kappler optimistisch.
Literatur:
Eichenmüller M., Trippel F., Kreuder M., Beck A., Schwarzmayr T., Häberle B., Cairo S., Leuschner I., von Schweinitz D., Strom T.M., Kappler R. (2014) The genomic landscape of hepatoblastoma and their progenies with HCC-like features.
Kontinuierliche Forschungsförderung
Bettina-Bräu-Stiftung finanziert Doktorandenstelle

Die gemeinnützige Stiftung unterstützt nun schon im siebten Jahr die Forschung der Kinderchirurgischen Klinik über die molekularen Ursachen bei Lebertumoren des Kindesalters.
München, März 2014
Unter dem Motto „Mehr LEBEN für krebskranke Kinder“ unterstützt die selbstlos tätige Bettina Bräu Stiftung seit vielen Jahren die Arbeit mit krebskranken Kindern, in der Hoffnung, dass eines Tages „kein Kind mehr den Kampf gegen diese Krankheit verlieren muss“, so die Mitbegründerin Frau Irmgard Bräu. Neben der finanziellen Unterstützung des sozialen Umfelds krebskranker Kinder in Form von Förderungen verbesserter medizinischer Maßnahmen und Heilmethoden und dem Auflegen von Informationsbroschüren fühlt sich die Bettina Bräu Stiftung auch der Ursachenforschung von Krebserkrankungen bei Kindern verpflichtet. Seit nunmehr 6 Jahren ist sie ein wichtiger Partner für die kinderchirurgische Forschung geworden, die durch die finanzielle Unterstützung eine Doktorandin zur Erforschung von Lebertumorerkrankungen des Kindesalters beschäftigen kann. Im Rahmen des Projektes „Gefäßinvasion bei Lebertumoren“ konnte so ein Biomarker identifiziert werden, der eine Abschätzung über das Risikopotential von Patienten mit Hepatoblastom erlaubt. Die Analyse eines Kollektivs von 40 Primärtumoren zeigte, dass das Auftreten einer Methylierung des Gens insulin-like growth factor binding protein 3 (IGFBP3) signifikant gehäuft bei Patienten mit einer Gefäßinvasion des Tumors auftritt. Dieses biologische Verhalten stellt einen schwerwiegenden Risikofaktor dar, da eine chirurgische Entfernung des Tumors dadurch oftmals schwierig bis unmöglich wird. „Unsere Ergebnisse erlauben nun das Testen dieses Markers bereits in einem frühen Stadium der Erkrankung, was zusätzliche Therapieoptionen eröffnet, die auf die Gefäße abzielen“, so Professor Roland Kappler, Leiter des Forschungsprojekts. Zukünftiges Augenmerk wird auf der Erforschung der zugrundeliegenden molekularen Mechanismen einer fehlerhaften DNA-Methylierung und der beteiligten Gene sein.
Literatur:
Regel I., Eichenmüller M., Joppien S., Liebl J., Häberle B., Müller-Höcker J., Vollmar A., von Schweinitz D., Kappler R. (2012) IGFBP3 impedes aggressive growth of pediatric liver cancer and is epigenetically silenced in vascular invasive and metastatic tumors.
Neue Therapieoption für Kinder mit Lebertumoren
Translationale Forschung

Ein Team um den Kinderchirurgen Dr. Ferdinand Wagner veröffentlicht präklinische Studie über neuen Therapieansatz zur Behandlung von Lebertumoren im Kindesalter.
München, Oktober 2012
Neue Forschungsergebnisse zeigen, dass das Immunsuppressivum Rapamycin eine stark wachstumshemmende Wirkung auf Lebertumoren des Kindesalters aufweist und in Zukunft möglicherweise zur Therapie dieser malignen Tumoren eingesetzt werden könnte. Ein Team um den LMU-Forscher Doktor Ferdinand Wagner untersuchte an Zellkulturen und einem Mausmodell für Hepatoblastome, dem häufigsten Lebertumor des Kindesalters, die Auswirkung einer Rapamycin-Behandlung. „Wir wollten herausfinden, inwieweit sich die Gabe von Rapamycin, das man derzeit schon zur Unterdrückung des Immunsystems nach einer Organtransplantation einsetzt, auf das Wachstum von Hepatoblastomen auswirkt“, so Wagner. Über das Hepatoblastom ist bekannt, dass es in den Zellen des Tumors zu einer charakteristischen Anreicherung des fetalen Wachstumsfaktors insulin-like growth factor 2 (IGF2) kommt, was zu einer Aktivierung des sogenannten AKT/mTOR Signalwegs und somit zum gesteigerten Überleben der Tumorzellen führt. Rapamycin gilt als Inhibitor dieses Signalwegs und ist bereits für die Behandlung verschiedener Erkrankungen in der Klinik zugelassen. „In Zellkulturversuchen versuchten wir zunächst die optimale Dosis und Wirkzeit für eine Rapamycin-Behandlung von Tumorzellen herauszufinden“, so Wagner. Interessanterweise zeigte sich dabei eine anhaltende Verlangsamung des Wachstums als auch eine erhöhte Sterberate von Tumorzellen bereits bei Gabe von geringen Rapamycin-Konzentrationen, während normale Zellen von einer Behandlung weitestgehend verschont blieben. Die molekulare Ursache für das Verhalten der Tumorzellen auf Medikamentengabe war die Inhibierung des AKT/mTOR Signalwegs. Auch in der anschließenden Überprüfung der Zellkulturdaten an einem Mausmodell für Hepatoblastome zeigten sich die starken Effekte von Rapamycin gegen die Tumorzellen. Laborleiter Professor Roland Kappler stellt fest, „dass wir mit diesem translationalen Forschungsprojekt die Grundlagen für einen aussichtsreichen Ansatz für eine kliniktaugliche Therapie geschaffen haben.“ Für die Zukunft sieht der Direktor der Kinderchirurgischen Klinik, Herr Professor Dietrich von Schweinitz eine Möglichkeit, insbesondere bei Tumorpatienten die für eine Lebertransplantation indiziert sind, die wachstumshemmenden und immunsuppressiven Eigenschaften von Rapamycin bei der Tumortherapie zu nutzen. Diesem therapeutischen Ansatz soll zukünftig im Rahmen einer internationalen Therapieoptimierungsstudie nachgegangen werden.
Literatur:
Wagner F., Henningsen B., Lederer C., Eichenmüller M., Gödeke J., Müller-Höcker J., von Schweinitz D., Kappler R. (2012) Rapamycin blocks hepatoblastoma growth in vitro and in vivo implicating new treatment options in high-risk patients.
Neuer Forschungsverbund "Molekulare Diagnostik kindlicher Tumoren"
Zusammenschluss deutscher Universitätskliniken zur Sequenzierung pädiatrischer Krebserkrankungen

Im Rahmen eines Joint Funding Projekts des Deutschen Konsortiums für Translationale Krebsforschung (DKTK) führt die Kinderchirurgische Klinik Forschungsarbeiten über genetische Veränderungen von Hepatoblastomen durch.
Heidelberg, Juli 2012
Die Aufgabe des Deutschen Konsortiums für Translationale Krebsforschung (DKTK) ist die Förderung der translationalen Krebsforschung durch die Bündelung von Expertisen und Kapazitäten aus den Grundlagenwissenschaften und dem klinischen Bereich. Innerhalb des Projekts „Molekulare Diagnostik kindlicher Tumoren“ sollen in den nächsten Jahren sämtliche an den Standorten Berlin, Düsseldorf, Essen, Frankfurt, Freiburg, Heidelberg, Mainz, München und Tübingen diagnostizierten und behandelten Krebserkrankungen im Kindesalter systematisch einer das gesamte Erbgut abdeckenden Sequenzanalyse unterzogen werden. Der Beitrag der Kinderchirurgischen Klinik München wird dabei die Sequenzierung der kindlichen Lebertumoren sein. Der Leiter der hiesigen Studie, Herr Professor Roland Kappler: „Der Blick in das Erbgut eines Tumors ist heute durch den enormen Fortschritt in der biomedizinischen Technik möglich geworden und erlaubt innerhalb von nur 3 Wochen einen einzigartigen Einblick in die molekularen Vorgänge in Krebspatienten. Die aus dieser Studie erworbenen Erkenntnisse werden zum genaueren Verständnis der Tumorentstehung und des Erkrankungsverlaufs beitragen und zukünftig eine verbesserte Einteilung der Patienten in verschiedene Therapiegruppen erlauben“, zeigt sich Kappler optimistisch. Die aufwendigen Sequenzieranalysen und bioinformatischen Auswertungen werden in enger Kooperation mit dem Helmholtz Zentrum München durchgeführt.
Dr. Maresch-Klingelhöffer-Forschungspreis
Auszeichnung an Frau Dr. Melanie Eichenmüller

Der mit 5.000 Euro dotierte Preis geht an Frau Dr. Melanie Eichenmüller für ihre in der renommierten Fachzeitschrift Hepatology veröffentlichte Arbeit zur Rolle des Hedgehog Signalwegs bei Lebertumoren des Kindesalters.
Frankfurt, November 2011
Die Frankfurter Stiftung für krebskranke Kinder zeichnet mit dem Dr. Maresch-Klingelhöffer-Forschungspreis die beste Arbeit von Nachwuchswissenschaftlern und Naturwissenschaftlerinnen auf dem Gebiet der Pädiatrischen Onkologie und Hämatologie aus. In diesem Jahr geht der mit 5.000 Euro dotierte Preis an Frau Doktor Melanie Eichenmüller für ihre in der renommierten Fachzeitschrift Hepatology veröffentlichte Arbeit zur Rolle des Hedgehog Signalwegs bei Lebertumoren des Kindesalters. Für die ausgezeichnete Arbeit untersuchte die Preisträgerin, die in der Arbeitsgruppe von Herrn Professor Roland Kappler forscht, das Aktivitätsniveau des Hedgehog Signalwegs bei Hepatoblastomen. Bei ungefähr der Hälfte aller Tumoren stieß sie auf Fehler in der Aktivität bestimmter Gene, die einen aktivierten Hedgehog Signalweg anzeigen. „Dieser Befund überraschte uns sehr, da ein aktivierter Hedgehog Signalweg bislang nur bei Tumoren des Kindesalters mit Mutationen in den entsprechenden Genen gefunden wurde“, so Eichenmüller. Als zugrundeliegenden molekularen Mechanismus konnte eine epigenetische Veränderung identifiziert werden. Dabei handelt es sich um die Anheftung von Methylgruppen an die Erbsubstanz, wodurch davon betroffene Gene nicht mehr aktiviert werden können. Im speziellen Fall des Hepatoblastoms fanden Eichenmüller und Kollegen eine Stilllegung des Tumorsuppressorgens HHIP durch Methylierung, welche in Zellkulturexperimenten durch die Gabe des Wirkstoffs 5-Aza-2’-Deoxycytidin wieder aufgehoben werden konnte. Ein weiterer wichtiger Befund der Forschungsarbeit stellt die Blockierungsmöglichkeit des Hedgehog-Signalwegs in Hepatoblastomzellen durch den Inhibitor Cyclopamin dar, was zu einem starken Rückgang des Tumorzellwachstums führte. „Aufgrund der derzeit intensiven Erforschung von Hedgehog-Inhibitoren bei verschiedenen Tumorerkrankungen in klinischen Studien könnten unsere Ergebnisse von höchstem Interesse bei der Berücksichtigung entsprechender Wirkstoffe bei zukünftigen Therapieoptimierungsstudien zur Behandlung von Hepatoblastompatienten sein“, so Kappler.
Literatur:
Eichenmüller M., Gruner I., Hagl B., Häberle B., Müller-Höcker J., von Schweinitz D., Kappler R. (2009) Blocking the hedgehog pathway inhibits hepatoblastoma growth.
Dr. Maresch-Klingelhöffer-Forschungspreis
Auszeichnung an Frau Dr. Melanie Eichenmüller

Der mit 5.000 Euro dotierte Preis geht an Frau Dr. Melanie Eichenmüller für ihre in der renommierten Fachzeitschrift Hepatology veröffentlichte Arbeit zur Rolle des Hedgehog Signalwegs bei Lebertumoren des Kindesalters.
Frankfurt, November 2011
Die Frankfurter Stiftung für krebskranke Kinder zeichnet mit dem Dr. Maresch-Klingelhöffer-Forschungspreis die beste Arbeit von Nachwuchswissenschaftlern und Naturwissenschaftlerinnen auf dem Gebiet der Pädiatrischen Onkologie und Hämatologie aus. In diesem Jahr geht der mit 5.000 Euro dotierte Preis an Frau Doktor Melanie Eichenmüller für ihre in der renommierten Fachzeitschrift Hepatology veröffentlichte Arbeit zur Rolle des Hedgehog Signalwegs bei Lebertumoren des Kindesalters. Für die ausgezeichnete Arbeit untersuchte die Preisträgerin, die in der Arbeitsgruppe von Herrn Professor Roland Kappler forscht, das Aktivitätsniveau des Hedgehog Signalwegs bei Hepatoblastomen. Bei ungefähr der Hälfte aller Tumoren stieß sie auf Fehler in der Aktivität bestimmter Gene, die einen aktivierten Hedgehog Signalweg anzeigen. „Dieser Befund überraschte uns sehr, da ein aktivierter Hedgehog Signalweg bislang nur bei Tumoren des Kindesalters mit Mutationen in den entsprechenden Genen gefunden wurde“, so Eichenmüller. Als zugrundeliegenden molekularen Mechanismus konnte eine epigenetische Veränderung identifiziert werden. Dabei handelt es sich um die Anheftung von Methylgruppen an die Erbsubstanz, wodurch davon betroffene Gene nicht mehr aktiviert werden können. Im speziellen Fall des Hepatoblastoms fanden Eichenmüller und Kollegen eine Stilllegung des Tumorsuppressorgens HHIP durch Methylierung, welche in Zellkulturexperimenten durch die Gabe des Wirkstoffs 5-Aza-2’-Deoxycytidin wieder aufgehoben werden konnte. Ein weiterer wichtiger Befund der Forschungsarbeit stellt die Blockierungsmöglichkeit des Hedgehog-Signalwegs in Hepatoblastomzellen durch den Inhibitor Cyclopamin dar, was zu einem starken Rückgang des Tumorzellwachstums führte. „Aufgrund der derzeit intensiven Erforschung von Hedgehog-Inhibitoren bei verschiedenen Tumorerkrankungen in klinischen Studien könnten unsere Ergebnisse von höchstem Interesse bei der Berücksichtigung entsprechender Wirkstoffe bei zukünftigen Therapieoptimierungsstudien zur Behandlung von Hepatoblastompatienten sein“, so Kappler.
Literatur:
Eichenmüller M., Gruner I., Hagl B., Häberle B., Müller-Höcker J., von Schweinitz D., Kappler R. (2009) Blocking the hedgehog pathway inhibits hepatoblastoma growth.
